当院の体制と妊娠管理についての説明文書
ご妊娠おめでとうございます。命の大切さを実感されるとともに、新しい家族を迎え入れることに期待していらっしゃることと思います。その一方で、妊娠による身体的な変化に伴う不安もあるかもしれません。妊娠自体は病気ではないわけですから、早く妊娠生活に慣れて、およそ10ヶ月の間、気持ちよく過ごしていただきたいと祈っております。
しかしながら、妊娠・出産にはさまざまな病気や異常が起こりえることも事実です。そしてそれらには、徐々に進行するものもあれば予期せず突然に起きるものもあります。つまり、妊婦さんは全員が、それらの危険と隣り合わせの状態ともいえます。そのため、妊婦さんご本人はもちろんご家族にも、医療的なことがらや当院の管理体制・基本方針についてよく理解していただくことが必要と考えております。まずはこの冊子に記しました内容をお読みいただき、何かわからないこと、聞いておきたいことなどあれば受診の際に質問してください。十分に理解した上で当院の妊婦健診をお受けください。(特に 1~6 の内容については重要ですので必ずお読みください。)
目次
1 本説明文書 ならびに「分娩に関する同意書」の目的
当院では妊娠・分娩管理をお引き受けするにあたり、この【当院の体制と妊娠管理についての説明文書】を配布し、さらに「分娩に関する同意書」を事前に提出してもらうことにしています。
われわれは、すべての妊婦さんに満足のいく妊娠・出産という体験をしていただきたいと考えております。しかしながら、「安産」やお産の無事というのは、分娩が終わった結果として初めてわかることです。妊娠の経過が順調だから「安産」になる、とは決していえません。1分前まで順調だった分娩の経過が、急激に変化して異常な経過に陥ることもあります。また、お産に臨む際に妊婦さんから「一番安全な方法でお願いします」と言われることもあります。その気持ちはよくわかりますし、その方法が事前にわかればよいのですが、現実はそうではありません。その理由としては、母体と胎児の両者を同時にみていること、産科医療には不確実な部分が多いこと、産科的な異常には緊急度の高いことや命に関わることも少なくないことなどがあげられます。われわれは、常にこのような認識のもと、注意深く妊娠・出産に携わっております。妊婦さんご本人・ご主人・ご家族にも同じ理解をしていただきたいと考えております。
加えて、分娩のまっただなかでは、妊婦さんやご主人が、落ち着いて説明を聞き判断をするということができない状況もあります。このような理由から、特に分娩の際に必要となりえる医療行為については、事前に理解し同意してもらうことが、お互いにとって、より良い信頼関係のもと自信を持って分娩に臨むために必要なことと考えます。もちろん余裕のあるときには、その時に改めて説明し、特に帝王切開や輸血に関しては別に同意書をいただくようにしております。
2 助産師による妊娠・分娩管理システム
当院では、全国に先駆けて1991年より「助産師外来」を開設し、助産師が中心となって妊娠・分娩の管理を行っております。昔と違い、多くの方にとってはまずまず安心して妊娠や出産に臨めるような時代になってきてはいますが、妊婦さんはさまざまな危険と隣り合わせにいることも事実です。ですから妊娠・出産における医療的な安全は十分に考慮されなければなりませんが、その一方で近年では医療的介入が過剰になりすぎてしまっているように感じる部分もあります。
――医療的介入に頼りすぎず、人間の「産む力」「生まれる力」を大切にし、心とからだに優しいお産を体験してもらいたい――
「助産師外来」はそのような考えからスタートし、皆様の支持をいただいてまいりました。
妊娠管理上、特別に問題を認めない方(ローリスク妊婦)から、医療的に注意を必要とする方(ハイリスク妊婦)まで、妊娠にかかわる危険度はさまざまです。ローリスクの方は、異常を認めなければ、健診・分娩管理のほとんどを助産師が担当いたします。ハイリスクの方や、異常などを認めた場合には、医師と助産師で連携して適切に対応いたします。われわれスタッフはこのような体制のもと、妊娠・出産における本来の自然の力と医療的な介助の必要性のバランスを見極めつつ、皆さんが持っている力を最大限に引き出せるよう、そしてより良い妊娠生活から出産・産後・育児へとつながるよう、お手伝いできたらと考えております。また、長い妊娠生活においては自己管理がとても重要です。助産師からの話やアドバイスもときには厳しく思えることもあるかもしれません。しかし、今までの実績・経験に基づき自信をもって指導しておりますので、ご理解をお願いいたします。
曜日ごとに外来担当の助産師がだいたい決まっています。まずは妊婦健診の際に、皆様と助産師との間のコミュニケーションを深めていきましょう。そして、妊娠中から出産に向けてのバースプランニングはもちろん、細かな相談にも乗れるよう助産師は心がけておりますので、皆様からも何なりと申し出て下さい。
3 当院の周産期管理体制および基本方針
当院は埼玉県北部において早産児管理を含めた総合的な周産期管理のできる唯一の病院であり、同地域を支えていく使命を果たすべく日々精進しております。しかし、社会問題でもある医師不足という現実を受けて、スタッフの慢性的な不足は解決されず、理想とする医療を提供できないのが現状であります。「異常の時の対応がすぐできる病院でお産を」と希望されていらっしゃる方も少なくないと心得てはおりますが、当院の現状についてはご理解をいただきたいと思います。
[在籍の医師]
産科医師 :常勤5名+非常勤若干名
小児科医師:常勤4名+非常勤若干名
麻酔科医師:常勤3名+非常勤若干名
[夜間休日のスタッフ]
産科医師 :毎日(当直及び日当直+呼び出し対応[待機医1名])
小児科医師:週3日[火・木・日]のみ当直対応(その他の日は呼び出し対応)
麻酔科医師:毎日(呼び出し対応)
産科病棟 :夜勤看護師3名(休日の日中は4名)
臨床検査部:技師1名(救急外来の検査、病院全体の輸血準備などを兼務)
*呼び出し対応の場合、呼び出してから病院到着まで1~2時間かかります。
※産婦人科医は24時間体制で対応可能でありますが、あくまでも重大で緊急を要する場合に備えての体制であり、緊急を要さない軽症の状況・疾患に対しては、原則として通常の外来にて対応いたします。通常の日中勤務に加えて、さらに当直・休日勤務などを行っておりますので、ご理解をお願いいたします。
基本方針・基本姿勢
上記ような体制であり、緊急時の対応は不確実であります。従って、急な状態の悪化が予測される場合においては、それを未然に回避することで、母児の一層の安全を提供しております。よって、ある程度予防的な管理・対応を選択することもあります。このように、病状や医療体制を総合的に判断し、妊婦さんにとって「より良いであろう」と思われる方針を提案しております。
妊娠・分娩の管理
現状では、緊急的な対応は不確実であり、できるかぎりそのような状況を回避するようにしています。たとえば、早産のため分娩直後から新生児管理が必要と予想される場合、胎児の健康状態が不安定である場合、妊娠高血圧症候群(妊娠中毒症)で重症である場合、胎盤の位置が悪く出血の可能性が高い場合などでは、早期の対応(帝王切開など)を検討します。 また、分娩中に緊急の事態が発生しやすい妊娠(帝王切開の既往、骨盤位(さかご)、双胎(ふたご)など)の経腟分娩には対応できません。原則、計画的な帝王切開となります。
緊急帝王切開
胎児が危険な状態になって、極めて緊急に帝王切開を必要とする場合でも、母体が安全・確実に手術や麻酔を受けられることを優先しており、準備に時間が必要なことをご了承下さい。緊急を要する場合であっても、手術準備や院外待機スタッフの呼び出しなどのために、手術決定から手術開始までに1~2時間かかります。
また、麻酔科医医師が、他科の患者さんの緊急手術を行い、同時に緊急帝王切開に対応できないことがありありますが、それでも緊急帝王切開をしなければならない場合は、産婦人科医師・臨床研修医・産科病棟のスタッフ等で対応することもあります。
出血多量と緊急輸血
通常、輸血をする際には、必要となった時点で説明し、輸血同意書に署名をいただきます。しかし、分娩にまつわる出血は、突発的で、短時間で多量になり、さらに命にかかわることもありますので、緊急の場合にはその手順を踏めないことがあります。当院で分娩を希望される方は、必要時には救命のために輸血をすることがありえることをあらかじめご了承下さい。
説明と同意
当院では、医療行為における「説明義務」、患者さんの「自己決定権」を重視・尊重しています。すなわち医療行為を行う前に、患者さんやご家族に十分説明し、さらに手術や輸血では同意書に署名をいただくことを基本としています。しかし、特に分娩中などは緊急を要する状況に遭遇しやすく、病状によってはゆっくり説明したり同意書を準備する時間が確保できないこともあります。その場合には、やむを得ず、説明の手順を簡略にすることもあります(口頭のみ、ご家族のみ、事後承諾など)。緊急対応が予想される場合はあらかじめその必要性などを説明するようにいたしますが、このような緊急事態もありえるということをご理解ください。
4 分娩
自然分娩
当院では、可能であれば、自然分娩を目指していただきたいと考えております。そのためには、妊娠中から出産の時期に向けて自己管理や心とからだの準備が必要です。担当の助産師を中心としてサポートいたしますので、是非がんばっていただきたいと思います。
急速遂娩(きゅうそくすいべん)
しかしながら、妊婦さんや胎児の状態および当院の管理体制などを考慮した上で、必要であれば急速遂娩を実施いたします。急速遂娩とは、医療的に補助し、分娩を完了させることです。緊急性を伴わない状況もありますが、一方で、急を要しすばやく判断・決定・実施と進めていかなければならない状況もあります。そのため、急速遂娩の全般に関して事前に理解ならびに同意をお願いいたします。
a. 会陰切開
腟会陰裂傷といって、胎児が産まれ出てくる際に腟・会陰部が多少なり切れてしまうことがあります。分娩を介助する助産師は、できるだけ傷ができないよう心がけております。しかしながら、どうしても出口が狭いとか、急いで分娩にした方がよい場合など、必要と判断すれば会陰切開を実施します。もちろん切開の際には説明をしたり声をかけたりします。また陣痛と同調して切開することで、切られている感覚をできるだけ与えないような工夫も試みます。局所麻酔を使うこともあります。そして分娩の後に、裂傷・切開部分を局所麻酔をして縫合します。
b. クリステレル圧出法
お腹を押して陣痛(いきみ)をサポートする方法です。吸引・鉗子分娩を実施する際の補助として行うこともあります。
c. 吸引分娩・鉗子分娩
胎児の頭部に吸引するカップをかぶせたり、胎児の頭を分娩用の鉗子でつかんだりして、分娩を補助する方法です。合併症として次のようなものが挙げられます。
母体側→腟会陰裂傷、血腫、子宮頸管裂傷、出血多量など。
児側 →頭部の血腫・皮膚裂傷などの外傷、頭蓋内出血など。
診察や総合的な判断で、経腟分娩できそうと考えるときに行います。それでもなかなか成功しなかったり、結果として分娩に至らず、そこから帝王切開へ切り替えることもあります。
d. 帝王切開
開腹手術による分娩方法です。分娩室ではなく手術室にて行います。母体の合併症としては下記のようなものが挙げられます。
・出血多量(子宮収縮不良、子宮壁損傷、血管損傷など) → ときに輸血の必要性。
まれに再手術や子宮摘出術。
・細菌感染 → 発熱・悪露の異常・出血の持続・膿瘍形成など。抗生剤などによる予防や対応。
・内臓への影響(膀胱や腸など) → 一時的な排尿排便障害~まれに臓器損傷(必要なら修復も)。
・腸管などの癒着 → 無症状~便秘~腸閉塞。
・深部静脈血栓症~肺血栓塞栓症 → 下肢にできた血栓が流れてしまい、肺の血管につまること。突然の呼吸障害やショックをおこし、生命にかかわることもありえます。
→予防処置(弾性ストッキング、マッサージポンプなど)。
発症すれば対応および治療。
・手術創: 離開・感染 → 消毒や再縫合。
・ケロイド形成 → 体質によるところが大きい。状況により相談。
・腹壁瘢痕ヘルニア → まれですが、しばらくしてから筋膜(おなかを支える硬い膜)が弱くなって膨隆したりすることもあります。
・次回妊娠時 → 子宮破裂の心配。当院では予定の帝王切開となります。
また、まれですが胎盤の位置によっては癒着胎盤が発生することもあります。
・新生児の合併症 → 一過性多呼吸(一時的な呼吸障害)の頻度がやや上昇。まれにメスによる切創。
e. 帝王切開のときの麻酔
多くの場合は、下半身麻酔(脊椎麻酔および硬膜外麻酔)で帝王切開を実施しています。胸より下のみが麻酔され、意識はあります。妊婦さんの状況によっては全身麻酔とすることもあります。帝王切開など手術をすることが決まった時点で手術内容の説明と同時に麻酔についての説明もいたします。その際に麻酔に関する同意書の記入をお願いしています。しかし、とても緊急に帝王切開となる場合もありえますので、その場合の麻酔実施については事前に同意してください。
分娩中の異常
急速遂娩を必要とするような分娩中に起こる異常として、下記のものが挙げられます。
a. 分娩遷延・停止
分娩が長引いたり進行しなくなってしまうことです。陣痛が始まってから分娩までにかかる時間が、目安として、初産婦で30時間、経産婦で15時間を越えてしまう場合といわれていますが、総合的な経過により判断します。陣痛が弱い、産道が狭い、胎児の回旋異常(胎児の向きや角度が良くないこと)などが関連します。陣痛促進剤を併用しつつ、吸引・鉗子分娩などで対応することが多いですが、最終的に帝王切開となることもあります。
b. 胎児機能不全(胎児仮死)
胎児の低酸素状態のことです。分娩中には適宜、分娩監視モニターを使用しますが、これは陣痛の波と胎児心拍数のグラフから、陣痛の様子と胎児の状態を推測するのに広く用いられている方法です。このグラフから、胎児の低酸素状態などを推測します。胎児の低酸素状態といっても、程度はさまざまであり軽度なもの(短時間でわずかなもの)は分娩中にたびたび見られますし様子を見られることが多いです。一方、高度な胎児機能不全のために緊急を要する場合もあります。分娩中の胎児機能不全の原因として最も多いのは臍帯の過度な圧迫といわれています。
c. 臍帯下垂・臍帯脱出
臍帯(へその緒)が胎児の頭の付近に下がってきている状態を臍帯下垂といいます。分娩が始まってからもその位置にあると、胎児機能不全の原因となります。破水後に、臍帯が頭を越えて腟内に出てきてしまうことを臍帯脱出といい、児頭と子宮口の間に臍帯が挟まれてしまい、非常に強い圧迫を受けることで高度の胎児機能不全を引き起こします。発生率は低いですが、ひとたび起こればとても緊急を要します。
d. 過強陣痛
陣痛が必要以上に強すぎてしまうことです。胎児機能不全を起こしたり、まれに子宮頸管裂傷や子宮破裂につながることもあります。
e. 子宮内感染
分娩が長引いたり、破水した後に、細菌感染が起こってくることがあります。発熱、羊水の状態、血液検査などにより判断します。抗生剤を使ったり、分娩完了を急ぐこともあります。
f. 羊水混濁
正常の羊水はわずかな浮遊物を含みますが透明に近いものです。胎便といって胎児の便が混ざったり、感染をおこしたりすると、羊水が濁ってくることがあります。多少であればそれほど心配しなくてよいと考えますが、出生後に新生児の肺炎や胎便吸引症候群といって肺に便がつまってしまうことによる呼吸障害を起こすこともあります。
分娩誘発・促進
陣痛促進剤(点滴)を使用して分娩を開始させたり進めたりすることです。事前に、メトロイリンテルという水風船状のものを子宮口に入れることもあります。分娩が長引いてなかなか産まれない、破水してしまったがお産が進まない、予定日を過ぎてしばらくしても陣痛がこない、などのケースで必要となります。陣痛促進剤の使用上の注意に、「十分な監視のもと行うこと」とあります。「十分な」というのは、妊婦さんそれぞれの状況により異なりますのでひとくくりには言えませんが、スタッフが手薄になる夜間休日には安易に使用できないのが現状です。
前期破水
分娩のスタートとして、陣痛から始まることもあれば、破水から始まることもあります。前期破水とは、分娩がまだあまり進んでいない段階での破水のことです。満期の前期破水は異常ではなく、その後自然に陣痛が始まったり分娩が進んだりすることが多いです。しかし、破水後分娩がなかなか進まないこともあります。破水後は、子宮内感染・新生児感染の危険性が時間とともに高まるため、破水の程度にもよりますが、2~3日中には分娩が完了することが望ましいと考えています。状況をみて、分娩誘発や帝王切開の判断が必要です。
(※早産期の前期破水については、9 早産を参照)
分娩後の出血多量
分娩後の子宮には、自然に収縮することで血を止める仕組みが備わっています。しかし、ときにその収縮が不十分なため出血が多くなることがあり、それを弛緩出血といいます。その他出血多量を起こす状態として、子宮頸管裂傷、子宮破裂、子宮内反症、癒着胎盤、低置胎盤などが挙げられます。分娩後の多量出血の特徴は、突然に発生すること、短時間で多量の出血に至ること、止血困難なこともあることなどです。点滴・子宮収縮剤・止血処置などによって収まることが多いのですが、もし止血が難しいと判断した場合には輸血・緊急手術(子宮摘出術)・大学病院などへの救急搬送も考慮します。
5 輸血
分娩は必ず出血を伴います。出血多量で輸血が必要と判断すれば実施しますが、輸血は貴重なものであり常備品ではありません。血液センターへの注文のあと当院へ搬送されますので、必要な状況では迅速な判断が必要です。
分娩に伴う輸血のおおよその可能性
経腟分娩 0.2%
帝王切開(一般) 1%
双胎 3%
前置・低置胎盤 10~20%
輸血
日本赤十字社が献血協力者より預かった貴重な血液が元です。血液は成分ごとに分離・製剤化されており、緊急の状況において、必要と判断したものを、必要なだけ使用します。そのほか、ヒトや動物の血液などを元に製造された製剤(血漿タンパクや止血剤など)があります。これら輸血や血液製剤等を使った治療法は確立されたものでありますが、100%の安全までには至っていないのが現状です。ときにアレルギー反応(発熱・蕁麻疹・血圧低下など)、まれに感染症(肝炎・HIVウイルスなど)、ごくまれに移植片対宿主病という致死的な病気などが起こりえます。
自己血輸血について
当科では、特殊な血液型の妊婦さんを除き、自己血輸血はほとんど行っておりません。その理由は、輸血の可能性が概して低いこと、妊娠中は貧血傾向にあり自己血を蓄えていくことが妊婦の体への負担になってしまうことなどです。
輸血の同意
通常、輸血をする際には、必要となった時点で説明し輸血同意書に署名をいただきます。しかし分娩にまつわる出血は、突発的で、短時間で多量になり、さらに命にかかわることもありますので、緊急の場合にはその手順を踏めないことがあります。当院で分娩を希望される方は、必要時には救命のために輸血をすることがありえることをあらかじめご了承下さい。
6 小児科の対応
当院では妊婦さんと胎児の状態を考慮した上で、小児科医が分娩に立ち会うこともあります。また、必要となれば出生直後から新生児に対する緊急対応を行います。ただし、新生児対応が可能な専門医が常時待機している訳ではありません。その点はご理解ください(【③ 当院の周産期管理体制および基本方針】を参照)。
すべての新生児に対して小児科医による定時回診(出生当日または翌日、および退院前の2回)を行っています。その他に、新生児黄疸・聴力・先天性代謝異常症についてのスクリーニング検査を実施しています(聴力検査は希望者のみ)。
また、下記の事項については事前に理解していただくことが望ましいためお読みください。
新生児に対する緊急対応
出生直後の新生児仮死など緊急を要する状況もときに起こりえます。新生児蘇生など緊急時の医療行為については事後説明となりますのでご了承ください。また、先天性心疾患が疑われるなど高度な異常を認めた場合には、大学病院などへ救急搬送することもありますのでその点もご理解ください。
緊急性はないが経過観察が必要な異常やその疑いがある新生児に関して
緊急性の高い異常を認めた場合には、早期に説明し対応することが必要となります。その一方で、緊急性の低い異常を認めたり疑った場合では、状況を見ながら対応を検討し検査や説明を進めていきます。たとえば、先天性疾患や染色体異常などが疑われた場合に、緊急性が低ければ、産科と小児科で協議しながらその検査や説明のタイミングを考慮します。非常にナイーブな疾患もあるので、それについて児のご両親がスムーズに理解し受け入れられるように努力いたします。しかしながら、実際には精神的な負担を強く受けてしまう方がいらっしゃるのも事実です。このようなことがありえるということは事前にご理解ください。また、里帰り分娩など転院が絡むケースではこのような手順が踏めないこともありますがその点もご了承ください。
RSウイルスの予防接種について
RSウイルスは一般的なかぜウイルスのひとつですが、乳児にとっては比較的重症化を起しやすいウイルスです。特に早産児でそのリスクが高いとされており、その予防のためRSウイルスの予防接種(商品名:シナジス)を行うようになりました。
具体的には 在胎週数36週未満で出生した児 に対して必要といわれています。非常に高価な薬ですが、このような児では保険が適応されますし、接種を受けることをお勧めします。実際に接種が行われる時期はRSウイルスの流行期(およそ10~3月)の間 です。この期間中、毎月一回接種を繰り返します。早産児を出産された場合には、この予防接種の投与スケジュールについて、退院前に小児科医から説明を受けるようにしてください。 また早産であっても元気なため小児科に入院しない新生児もいますが、36週未満で出生した児はすべて予防接種の対象となります。 留意しておいてください。
7 妊娠中におこる異常・合併症
妊娠初期(4ヶ月=15週ごろまで)
このころはまだ不安定な時期です。つわりの時期でもあります。生活上、特別の注意はありませんが、常識的な範囲で無理はしない方がよいでしょう。ときどき、少量の出血・下腹痛・はりなどを認めることもあります。症状が軽度であれば、休みながら様子を見てよいと思います。
a. つわり・妊娠悪阻(おそ)
つわりがひどく体調を崩してしまうことを妊娠悪阻といいます。体重減少が著しかったり、嘔吐の回数が1日4~5回以上ある場合や体重が減ってしまう場合などでは、点滴や入院が必要でしょう。無理に食べて嘔吐を引き起こすのは逆効果ですから、吐かない範囲で食べられるものを食べてください。水分はできるだけとった方がよいのですが、食べ物を無理に食べる必要はそれほどありません。生活上のストレスが悪化に関係するともいわれており、できるだけ心身共に休める工夫をお勧めします。
b. 切迫流産
妊娠初期~前半期で、出血や子宮のはりを伴う場合を言います。妊娠初期の切迫流産に関しては、経過を見るしかありませんし、少量の出血に対して過剰に心配する必要はありません。(⑧ 流産を参照)。12週ごろ以降の切迫流産では、状況により子宮収縮抑制剤を使用したり入院を要することもあります。
妊娠中期以降(5ヶ月=16週ごろ~)
a. 切迫早産・早産
(9 早産を参照)
b. 骨盤位妊娠(さかご)
32週未満は、まだ胎児の向きは落ち着かない時期ですから、さかご体操・胸膝位なども不要ですし、それほど心配する時期ではありません。胎児の向きは基本的に自然に決まるものです。最終的には4%程度がさかごのまま10ヶ月に至ります。34週ごろまでさかごの場合には帝王切開の準備も進めていきます。(10 既往帝王切開・骨盤位・双胎など も参照。)
c. 妊娠高血圧症候群(妊娠中毒症)
特に妊娠後期に起こる、血圧上昇・尿タンパク・むくみを主症状にした妊娠に特有の病気です。発症時期や進行速度、重症度などさまざまですが、母児の生命に関わるほど深刻な状況も起こりえます。高年齢、肥満などがリスク因子として知られていますが、妊娠判明後に予防する方法はわかっていません。ただし、体重が増えすぎた妊婦さんで妊娠高血圧の発症が増えるといわれており、特にリスクのある妊婦さんには注意を促しています。関連疾患に、胎盤早期剥離(分娩前に胎盤が剥がれてしまうこと)、HELLP症候群(肝機能障害、血小板減少)、子癇(けいれん)などが挙げられます。
その他
各妊婦さんに起こった病気や異常に関しては、状況に応じて説明いたします。その他でも、妊娠に関する病気や異常について聞きたいことなどがあれば、外来を受診した際に質問してください。
8 流産
流産は女性にとって、とても辛く悲しいことであります。ただ流産に関して誤った思いこみをされている方も多くいらっしゃいます。以下の内容を参考に理解してもらえたらと思います。
流産
流産とは、子宮内の妊娠で胎児の発育がみられないものをいいます。出血・腹痛があり症状として進行中のものを進行流産、そのまま自然に流産として完了したものを完全流産(自然な流産)、症状のピークは過ぎたもの出血などが続いているものを不全流産、流産の診断がついたものの子宮内に胎児が留まった状態のことを稽留(けいりゅう)流産 といいます。
流産は、妊娠が判明した人のうちの1~2割程度に起こるとされ、ほとんどは病的な原因がなく、つまり生物学的な(生理的な)流産です。これは、受精卵がたまたま不完全なものであったということであり、治療で変えられるものではありません(自然淘汰)。このような流産は、確率的に起きることであり、なにかをしたから起きることではありません。具体的には、「重いものを持ったから」「無理をしたから」「薬を飲んだから」などと心配される方もいらっしゃいますが、それらと流産には、ほとんど関連ありません。
当院では、上記の理由により、妊娠初期の切迫流産の症状に対しては、薬(止血剤、子宮収縮抑制剤、ホルモン剤など)を使わず経過を見ることにしています。妊娠中の出血・下腹痛などは心配に感じることではありますが、あわてる必要はありませんので、症状が軽度であればまずは休んで様子を見てください。それでも症状が続くようでしたら受診の上、相談してください。
流産となった場合の対応
通常、緊急性はありません。稽留流産の場合には、予定での流産手術(子宮内掻爬(そうは))を勧めることが多いです。進行・不全流産の場合には、状況により判断します。
<補足: 異所性妊娠(子宮外妊娠)について>
異所性妊娠とは、子宮の外側や子宮のはじに妊娠してしまう病気です。診断がつけば、多くの場合で緊急手術が必要となります。卵管に妊娠するケースが最も多く、それが破綻すると出血を引き起こし、出血性ショックにつながることもまれではありません。ただし、かならず腹痛などの症状を伴いますので、症状がないまたは軽度であれば経過を見ながら判断していきます。妊娠の初診の時に、子宮内に胎のう(胎児が育ってくる袋)が見えなかった場合には注意してください。
急に腹痛が強まったときや不自然に感じる腹痛を認めた場合には、早めに連絡し相談してください。その際には必ず、異所性妊娠の可能性がある旨を申し出てください。
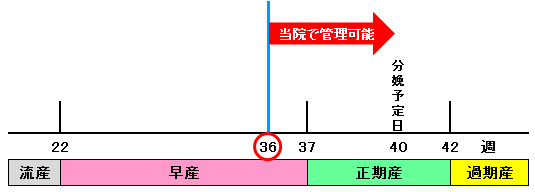
9 早産
妊娠22週~妊娠37週未満の分娩を早産といいます。早産といっても、34週以降の場合、児はほぼ満期に近い状態かもしれません。一方、32週未満の早産児は、その未熟性により合併症・後遺症の心配も少なくありません。
2019年4月以降は、小児科医師の減少に伴い、当院での管理可能妊娠週数は36週以降になります。
※切迫早産・早産の既往、前置胎盤(特に前回帝王切開+今回前置胎盤)の方などは、早めに高次医療施設への転院紹介のご相談をさせていただきます。
切迫早産
はりを認めたり子宮口がゆるんできたりして、「早産しそう」という状態のことです。早産しそうで、もうこれ以上引き延ばせないとなった場合は分娩(早産)になります。
早産期の前期破水
完全な破水であって、胎児が子宮外生存可能な時期であれば、早期の分娩(帝王切開)とすることが多いです。微少な破水であれば、経過を見ることもあります。10ヶ月に近ければ、分娩誘発とすることもあります。
早産の分娩方法
経腟分娩もありえますが、児の未熟性や分娩に対しての子宮の準備不足のため、また小児科への引き継ぎが必要であるために、当院では帝王切開となることが多いです。
切迫早産の治療
a. 安静・入院
状況によっては長期入院となることもあります。
b. 子宮収縮抑制剤(内服・点滴)
お腹のはりを和らげるために使用します。児への直接的な副作用はありません。母体への副作用は、動悸・頭痛・手の震えなどで、長期の点滴となると心臓・肺・肝臓・全身への負担もありえます。
c. 抗生剤
切迫早産の原因として、子宮周囲の感染(絨毛羊膜炎)も挙げられます。必要と判断した場合、使用することがあります。
d. ステロイドホルモン剤
妊娠34週未満で早産しそうな場合、早産する前に母体に使用しておくと、わずかながら児の未熟性(呼吸障害や頭蓋内出血などのリスク)が改善するとされている薬です。24時間おきに2回のみ筋肉注射します。ステロイド剤の副作用として若干の免疫力の低下や母体の肺水腫(とくに子宮収縮抑制剤の点滴使用時)などが起こりえますので、有益性を検討した上で使用の判断をしています。
10 既往帝王切開・骨盤位・双胎など
当院ではこれらに対して、原則的に予定の帝王切開で対応しています。現状の当院の管理能力から総合的な安全を考慮した上での方針です。
既往帝王切開
経腟分娩にチャレンジする方法もありますが、子宮破裂の危険を伴います(概して1%程度)。子宮破裂は、起きればとても重症な病態であり、胎児の救命は困難で、母体は出血多量・ショック状態となり母体死亡にもつながりかねないものです。いつであっても15分程度で緊急帝王切開が開始できるとか、スタッフが十分に確保されているとか、輸血の準備が万全であるなど、余裕のある施設の能力(規模)が必要です。
骨盤位分娩(さかご)
医学的には、胎児のお尻が先行している場合(殿位)には、経腟分娩も可能とされています。しかし、胎児の最大の部分である児頭が最後に娩出されることから、そのときに引っかかってしまった場合、重度の後遺症を残したり、新生児死亡(約5%)につながったりする可能性があります。また、破水したときに臍帯脱出を起こし高度の 胎児機能不全となる可能性も低くありません。そのため、いつであっても緊急帝王切開が開始できるとか、骨盤位娩出術の経験が十分にある産科医が常に対応できるとかであればよいのですが、当院では不可能です。
双胎分娩(ふたご)
医学的には、第1子が頭位であれば経腟分娩は可能とされています。双胎分娩の問題として、微弱陣痛や分娩遷延などもありますが、最も問題なのは第2子の危険性です。第1子が無事に産まれたとしても、その後急に子宮内の第2子の胎児機能不全が起こることがあります。すぐに産まれてくれればよいのですが、うまくいかず、第2子だけ帝王切開とすることもあります。結果、胎児機能不全の程度によっては、後遺症や新生児死亡につながったりする可能性があります。また、双胎の新生児は、正期産に近くても専門的な新生児管理を必要とすることも多く、やはり計画的な帝王切開で分娩することが、出生後のスムーズな新生児管理への移行という意味でも有利であるといえます。
11 胎児診断(出生前診断)
胎児超音波検査
われわれは、事前に異常を知ることによって、新生児の予後を少しでも改善させることができれば、という目的で超音波検査を行っております。当院では、標準的なレベルの超音波診断を行っておりますが、確定的な診断をすることは難しいのが実際です。早い時期から認める胎児の異常もありますが、確定的な異常でなければ、お知らせしないこともあります。不安ばかりをあおってしまい、精神的な負担を負わせてしまったり、さらには適切な判断ができなくなったりすることが多いからです。一方、妊娠後半期に認める、胎児の発育障害、羊水量の異常、心臓・内臓の異常などは、ある程度疑った時点で説明し、分娩に向けて準備をしなければならないかもしれません。
必要なら、精密検査のため大学病院などへ紹介することもあります。ただし、やはり超音波診断の難しさから、生まれてくるまで見つからなかったり、診断がつかなかったりすることもあります。胎児超音波検査は、単なる面会・鑑賞ではありません。以上のことをよく理解した上で検査をお受けください。なお当院では、妊娠初期に数回と妊娠8ヵ月頃に1回産科医が精密超音波検査を実施しており、そのほかに5・9・10ヶ月頃に助産師が実施しています。助産師の超音波では、発育や大きな異常がないかどうかをチェックしています。
※ 胎児の推定体重
胎児の大きさ(体重)を超音波計測により推定します。これはあくまで「推定」であり、実際のところ1~2割程度の誤差も考慮しなければなりません。(例:前回2000g→今回2200gの場合に200g増えたと単純にはいえない、ということ。)
※ 胎児の性別
当院の検査スケジュールでは、8ヶ月(28週ごろ)の超音波検査のときにわかるかもしれません。なお、超音波による性別診断は誤ることも時々あります。
羊水染色体検査・トリプルマーカー検査
主にダウン症などの染色体異常を調べる目的での検査です。原則、妊婦さん側の希望によってのみ行いますが、特に羊水腔穿刺による羊水染色体検査は、児を危険にさらす検査であり、原則的にわれわれからお勧めできる検査ではありません。なお特殊な場合を除いて、性別診断のための染色体検査は認められていません。
トリプルマーカー検査は母体の血液検査であり、検査自体の危険性はありません。しかし、その結果が良くない結果であった場合は、不安を増強させたり、やりたくなくても羊水検査をせざるを得なかったりということにもつながりうる不完全な検査だと言うことを認識してください。よってわれわれがこの検査だけをお勧めすることは原則としてありません。
出生前診断と人工妊娠中絶における倫理上の問題
日本では母体保護法により、母体の健康を守るための人工妊娠中絶(妊娠22週未満)が認められていますが、胎児の異常を理由にした中絶は認められていません。胎児の尊厳を最大限尊重する立場から、われわれも胎児の異常や予後を理由にした中絶に対しては認めない考えでおります。ごく一部に「障害児ならいらない」といったような発言をされる方もいらっしゃいますが、そのような考えに基づく出生前診断は実施できません。しかしながら、現時点では日本の医療福祉・社会保障が不十分であることも事実です。各相談には対応いたします。
12 妊娠と薬・その他
妊娠と薬
一般に市販されている薬(処方箋が必要ないもの)では、特別に有害なものはないと考えますので、妊娠に気づく前に使用してしまった市販薬について、心配する必要はありません。ただし、妊娠判明後は自己判断で使用せず、外来受診時に医師に相談してください。またもともとの病気のため、妊娠中であっても薬が必要な妊婦さんもいらっしゃいます。原則的に、妊娠中の投薬は、「有益性投与」といってその薬の必要性と悪影響の可能性の比較によって判断します。妊婦さんごとに相談して決めることになりますが、「投薬の必要性」については、まずその病気の主治医によくご相談ください。
妊娠とかぜ・発熱
かぜ(かぜ症候群)は、多くの場合、ウイルスが原因で起こります。現在のところ、インフルエンザ以外のかぜウイルスを退治する薬はありません。市販や処方の薬で、総合感冒薬とよばれるものがありますが、それは解熱・鎮痛・咳止めなどの成分を組み合わせたものです。これは感冒の治癒を早めるものではなく、みための症状を軽減するためのもので、対症療法としての使用です。つまり一般に健康な人にとって、治療という意味で薬の必要性は低いと考えます。できるだけ休むこと、不必要に体温を下げないように体を温めること、十分な水分を補給することなどが、かぜの管理の基本と考えます。薬を飲めば治るとか無理をしてもよい、という考えは正しくありません。通常のかぜが、直接に妊娠・胎児に影響することはありません。軽度の発熱も同じです。少なくとも症状が軽いうちは、薬の必要はありません。あわてる必要もありませんから、まずは休んで様子を見てください。ただし、高熱が続く場合には解熱剤を使用することや、かなり具合が悪く水分もとれないとか嘔吐・下痢がひどいなどの場合には点滴などが必要なこともありますのでご相談ください。
インフルエンザ(ウイルス)
近年インフルエンザが流行することが多く、一般の人にとっては、予防接種や抗インフルエンザウイルス薬(タミフル・リレンザなど)を使用することが多くなっています。インフルエンザが直接的に妊娠に悪影響を及ぼすことはまれですが、重症化を避けるため、妊娠中であってもインフルエンザの予防接種をお勧めします。また、もしインフルエンザにかかってしまった場合やそれを疑う場合には、通常のかぜと同じような対応にて様子を見るか、抗インフルエンザウイルス薬を使用するかを検討します。薬の副作用や胎児への影響の心配よりも重症化によるリスクの方がはるかに高いと考えられるため、服薬を勧める場合が多いです。
<各疾患を担当される医師の方々へ>
A.妊娠中の薬剤投与に関して、次の5点に注意してください。
1.医薬品添付文書を参照し、妊娠中禁忌でないことを確認してください。
2.妊娠中の薬剤投与は、すべて「有益性投与」です。有益性を考慮して使用の適否を判断し、必要性が高いと判断すれば治療を優先すべきです。
3.妊娠中は免疫力が低下していますので、抗生剤・抗ウイルス薬などの使用をためらうべきではありません。特に、抜歯など歯科処置後の感染性心内膜炎、インフルエンザウイルス感染症の重症化などのリスクが知られています。
4.妊娠12週未満は器官形成期であり、薬剤の必要性について特に慎重に考慮すべき期間です。
5.妊娠後半期(およそ28週以降)では胎児の循環動態への影響が危惧されているため、比較的強いNSAID(非ステロイド消炎鎮痛剤)であるアスピリン、インドメタシン、ジクロフェナク(ボルタレン)、ロキソプロフェン(ロキソニン)、メフェナム酸(ポンタール)などは避けてください。また多くの湿布にもNSAIDが含まれており同様の注意が必要です。
B.日常診療において必要頻度が高い薬剤の中で、少なくとも短期的投与において問題ない と考えているものを列挙します。
消炎鎮痛剤(アセトアミノフェン(ピリナジン・カロナールなど))、片頭痛治療薬(トリプタン製剤(イミグラン))、抗生剤(セフェム系・ペニシリン系・マクロライド系)、抗ウイルス薬(タミフル・リレンザ・ゾビラックス・バルトレックス)、胃腸薬全般(胃炎・胃潰瘍・下痢)、下剤(マグネシウム剤)、総合感冒薬、上気道炎治療薬(鎮咳剤・去痰剤など)、喘息治療薬(ステロイド・β刺激薬・テオフィリンなど)、睡眠導入剤、ステロイド外用薬、抗ヒスタミン外用薬、点鼻・点眼薬、局所麻酔薬
C.疾患として長期的管理が必要な場合には、貴院と当科とが連携していく必要があります。しかしながら、疾患に対する治療・投薬の必要性に関しては、その疾患を担当する医師が主に判断すべきことと考えておりますのでご考慮をお願いいたします。
D.参考としてお勧めする書籍・ウェブサイト
実践妊娠と薬(第2版、林昌洋ら編),じほう,2011
薬物治療コンサルテーション 妊娠と授乳(伊藤真也ら編),南山堂,2011
妊婦・授乳婦の薬(杉本光弘編),中外医学社,2009
13 日本における周産期死亡・妊産婦死亡・脳性麻痺など
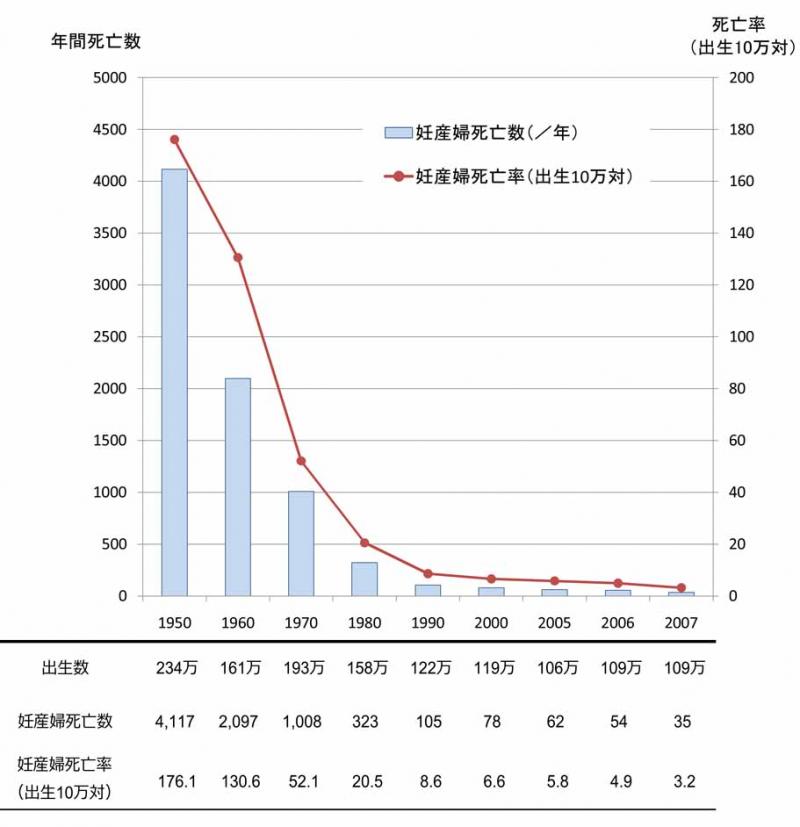
妊娠・出産は、元来生理現象であり自然なものであります。自然であるが故、不幸な結果となることも多々ありました。医療介入ができない時代には、赤ちゃんの20人に一人が死産や新生児死亡となり、妊婦の250人に一人が母体死亡となっていたといわれます。現在では、日本の周産期医療の安全レベルは世界一の水準であり、おおよそ安心して妊娠・出産に臨める環境となりました。これは日本中の周産期に携わる医療スタッフの継続的な努力の成果であると考えます。しかし一方で、周産期死亡(死産や新生児死亡)や妊産婦死亡(母体死亡)はゼロにはなりません。われわれは常にこの認識のもと診療に携わっておりますが、妊婦さん本人はもちろんご家族にも、この認識を理解していただきたいと考えております。
妊産婦死亡(母体死亡)
近年でも、2~30,000人に一人の割合で母体死亡が存在します。
主な原因として、産科出血、頭蓋内出血、産科的塞栓症、妊娠高血圧症候群などが挙げられます。
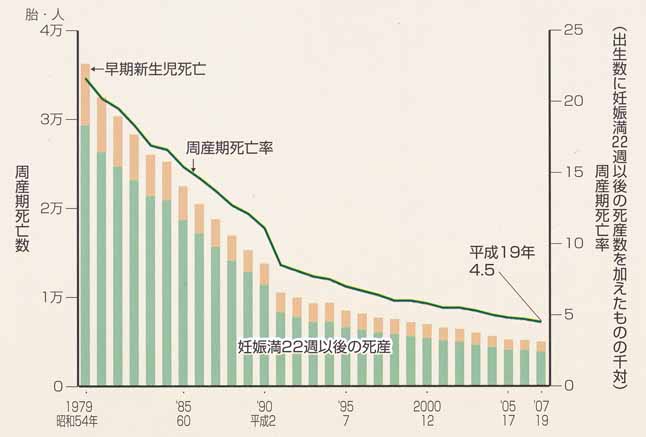
周産期死亡(死産・早期新生児死亡)
200人に一人の割合で、死産や早期新生児死亡が起こりえます。
脳性麻痺・新生児脳症
現在、脳性麻痺・新生児脳症の発生率は約0.1%(新生児1000人に一人)と言われています。以前、脳性麻痺は分娩時仮死に関係していることが多いと考えられていました。しかし、産科管理の向上にもかかわらずその発生率は減っていません。 近年、分娩時仮死が脳性麻痺の原因のなるケースは少ないということが明らかになっています。その一方で原因不明の脳性麻痺が多く存在し、また双胎(特に一絨毛膜性双胎)や早期の早産児では頻度が高まります。現時点では、予防も根治的治療もない疾患であり、脳性麻痺など重い疾患や障害に対する社会的な支援および保障制度が存在することが理想です。社会福祉・保障制度ではありませんが、2009年1月より民間保険会社に経済的基盤を置く、「産科医療補償制度」が始動いたしました。これを機に、脳性麻痺を含め産科・小児科診療に関わる医療・福祉・保障制度が発展していくことが望まれます。
14 当院の産科部門実績
本説明文書の内容のように、特に異常を認めた場合には、より安全確実な方針や対応を優先するように心がけております。その結果として幸いなことに分娩に関する医療事故は近年発生しておりません。ただ、突発的に重度の胎児機能不全を発症した結果、救命できず亡くなられた赤ちゃんが一人いらっしゃいました。ご冥福を祈りつつ、よりいっそう皆様が安心して出産に臨めるよう努力を重ねてまいります。
下図 1998年~2010年の13年間実績
| 分娩件数(母体数) | 8,713件 |
|---|---|
| 分娩児数 | 8,862児 |
| 双胎分娩率(母体数)(品胎含む) | 1.9% |
| 正常分娩率 | 65% |
| 帝王切開率 | 30% |
| 早産率 | 11% |
| 分娩時のアクシデントによる死産または早期新生児死亡 | 1児 |
| 分娩時のアクシデントによる脳性麻痺または児の後遺症発生 | なし |
| 妊産婦死亡 | なし |
15 まとめ
妊娠・出産は、元来、自然かつ危険な生命活動です
医療技術・知識の進歩により、妊娠・出産における安全性は向上しました。しかしながら、ときに児に、まれに母体に、障害・後遺症・死亡ということが起こりえます。
分娩にまつわる、適時かつ迅速な判断や医療行為の必要性
特に分娩中には、急な決断・処置が必要なことが起こりえます。ゆっくりと説明したり、それに対する妊婦さんの答えを待ったりすることができないこともあります。事前によく理解しておいてください。
妊娠中の自己管理の重要性
自己管理を徹底したからといってすべての異常を防ぎきれるものではありませんが、体重管理・健康管理など自己管理がずさんなために起こったと考えられる異常もあります。助産師を中心にアドバイス・サポートいたしますのでがんばっていただきたいと考えております。

